Eén jaar na de eerste coördinatiecel
Gepubliceerd op vrijdag 19 maart, 2021
Intussen is binnen het ziekenhuis de COVID-19-coördinatiecel meer dan één jaar actief om de impact van de COVID-19-pandemie binnen AZ Nikolaas en AZ Lokeren in goede banen te leiden. We besloten voor deze gelegenheid de voorzitter van de coördinatiecel te interviewen, medisch directeur dr. Nieberding, samen met onze klinisch biologe en ziekenhuishygiëniste prof. dr. Veroniek Saegeman, over hun bevindingen van het voorbije jaar.

Wanneer besefte u dat het ook in AZ Nikolaas een drukke periode zou worden, prof. dr. Saegeman?
“Begin februari 2020, kort na de berichtgeving door de WHO dat deze outbreak in Wuhan met een pneumonie verwekkend coronavirus, indertijd 2019-nCoV virus genoemd, een ‘public health emergency of international concern’ betekende, zijn we opgestart met een mini-coördinatiecel van enkele personen. Het leek ons toen al duidelijk dat er meer aan de hand was en dat we ons ziekenhuis degelijk dienden voor te bereiden op wat nog komen zou. De initiële focus lag op de bevoorrading van persoonlijke beschermingsmiddelen. Toen stonden de chirurgische maskers daarin helemaal bovenaan de prioriteitenlijst.“
De coördinatiecel groeide al snel uit naar uitgebreide groep, die dagelijks naast de medisch-verpleegkundige aspecten ook optimaal ondersteund werd door logistieke, facilitaire, administratieve, … medewerkers. Tijdens piekfasen 7 dagen op 7, soms meermaals per dag. “Tot nu toe kenden wij twee grote golven, waarbij het nodig was het ziekenhuis op zeer korte termijn volledig te hertekenen om de toestroom van patiënten te kunnen opvangen.”, stelt dr. Nieberding. “Tijdens deze piekfasen liep het aantal gehospitaliseerde COVID-19-patiënten op tot 128 patiënten, hetgeen ons noodzaakte om tot 7 cohortafdelingen en een bijkomende dienst intensieve zorgen op te starten.”
Welke maatregelen wogen het zwaarst op de beleidsmakers en het medisch personeel?
“Op het gebied van infectiepreventie is het voor medisch-verpleegkundig personeel bijzonder zwaar om dagen lang hele shiften COVID-19 patiënten te verzorgen in tyvek pakken, bril, shield en FFP2 maskers, die heel onaangenaam zijn en het werk moeilijk maken.“ ondervond prof. dr. Veroniek Saegeman.
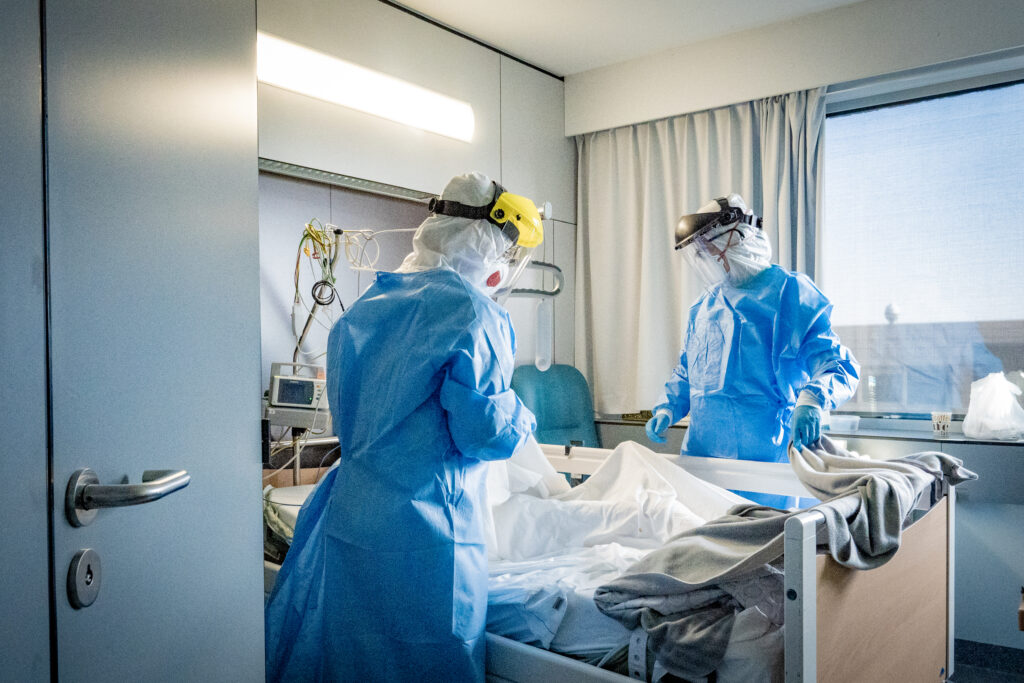
“Bijkomend het continu en snel wijzigen van overheidsrichtlijnen en bijgevolg operationele maatregelen maakte het bijzonder moeilijk werken voor iedereen.”, vult dr. Nieberding nog aan. “Deze wijzigingen waren weliswaar begrijpelijk gezien de voortschrijdende inzichten in dit nieuwe virus en de tekorten op alle niveaus, zoals persoonlijke beschermingsmiddelen, reinigende en ontsmettende producten, handalcohol, PCR’s en afnamemateriaal, …
Daar waar bepaalde medische disciplines zoals longartsen, intensivisten, geriaters, spoedartsen … overstelpt werden met patiënten, konden andere disciplines gezien de lockdown enkel urgente zaken behandelen. Het meermaals moeten uitstellen van planbare zorg leidde ertoe dat vele artsen hun reguliere patiënten niet even accuraat konden behandelen, zoals zij dat gewoon zijn.”
Heeft u zelf ooit ook schrik gehad voor uzelf of voor uw collega’s om besmet te raken en/of hoe heeft u dat kunnen vermijden?
“Vermoedelijk heeft iedereen schrik (gehad) om zelf of om collega’s besmet of ziek te weten worden met COVID-19. Het ziekenhuis heeft dan ook steeds een zeer strenge policy gevoerd met betrekking tot persoonlijke beschermingsmiddelen, screeningsbeleid bij patiënten en de bezoekersregeling. Infrastructureel werden er ook extra luchtzuiveringstoestellen aangekocht voor ruimtes waar aërosolgenererende handelingen plaats vinden en de bestaande luchtbehandelingssystemen ontoereikend waren.”, stelt prof. dr. Veroniek Saegeman. “De meest recente protectieve maatregel is het aanbieden van het COVID-19 vaccin aan alle medewerkers. Deze vaccinatie is nu volop bezig en we zullen vlot een vaccinatiegraad van meer dan 92% bereiken op basis van de reeds geregistreerde inschrijvingen.“
Vermoedelijk heeft iedereen schrik (gehad) om zelf of om collega’s besmet of ziek te weten worden met COVID-19. Het ziekenhuis heeft dan ook steeds een zeer strenge policy gevoerd met betrekking tot persoonlijke beschermingsmiddelen, screeningsbeleid bij patiënten en de bezoekersregeling.
Wat vindt u dat in het ziekenhuis uitzonderlijk goed verlopen is?
“De bevoorrading aan persoonlijke beschermingsmiddelen is steeds centraal van zeer nabij opgevolgd zodat bij dreigende tekorten onmiddellijk ingegrepen werd en alternatieven konden worden aangeboden. Cohorten bouwen en ombouwen werd steeds met een grote flexibiliteit uitgevoerd, immer met de nodige aandacht voor veiligheid van zowel medewerkers als patiënten, patiëntenstromen, en scheiding proper-vuil. Een intense samenwerking tussen verpleging, artsen, middenkaders, technici, facilitaire medewerkers, communicatiedienst,… leidden elke keer opnieuw tot een gereorganiseerde COVID-19-cohortafdeling met ook de nodige bewegwijzering.”, zegt dr. Nieberding.
“Doorstroom van de beslissingen genomen op de coördinatiecel werd gefaciliteerd door een nieuw opgericht COVID support team dat via mail, telefoon en rondgangen op de afdelingen vragen en bezorgdheden oppikten en terugkoppel(d)en naar de coördinatiecel. Op deze manier kon ziekenhuishygiëne ondersteunen waar de problemen die zich stelden om meer expertise vroegen.”, vult prof. dr. Saegeman aan.
“Het ziekenhuis heeft voldoende oog gehad voor psychologisch welzijn van haar medewerkers. Een ondersteund team werd opgezet, genaamd het Pit Stop Team bestaand uit verschillende psychologen die steeds konden opgeroepen worden voor individuele ondersteuning of op teamniveau. Daarnaast werden op regelmatige basis kleine verrassingen voorzien vanuit directie, ter aanmoediging en ondersteuning van alle medewerkers.
Ook de samenwerkingsbanden met de partner zorginstellingen en woonzorgcentra heeft meer vorm gekregen. Iedere zorginstelling kon bij ons terecht om hun situatie aan ons toe te lichten voor advies op maat van onze experten. Zij konden ook rekenen op ondersteuning voor persoonlijke beschermingsmiddelen, personeel en opleidingen. Het intern uitgewerkte COVID-19 test- en isolatiebeleid werd met deze partners besproken en eventueel geïmplementeerd in hun setting. Ter ondersteuning van het team ziekenhuishygiëne werd hiervoor een eerstelijns COVID support team opgericht. Ook nu nog is deze groep actief.”, rond dr. Nieberding mee af.
Wat zou het ziekenhuis beter kunnen gedaan hebben?
“Voornamelijk in de maanden februari tot en met april 2020 wijzigden de richtlijnen zeer snel en gaven zij toch niet steeds antwoord op alle vragen.“, vangt dr. Nieberding aan.
“Het was bijgevolg niet evident om met beperkte literatuur of informatie de meest accurate beslissingen te nemen met betrekking tot de te volgen strategie in het ziekenhuis. Hoewel we steeds zo lang mogelijk vasthielden aan onze vastgelegde strategie, waren we door bijkomende wetenschappelijke inzichten regelmatig genoodzaakt om deze aan te passen.”. “De doorstroming van beslissingen van de coördinatiecel en de implementatie van gereviseerde COVID richtlijnen op het operationele vlak was niet steeds even vanzelfsprekend. Het overaanbod aan nieuwe en gewijzigde COVID gerelateerde procedures bleek al snel niet meer te beheersen door de medewerkers die deze toe dienen te passen. Een omschakeling naar skills labs en on-the-floor-teaching bleken veel effectiever.”, vulde prof. dr. Veroniek Saegeman aan.

“Door reorganisatie van de diensten en opbouw van cohortafdelingen werd van de medewerkers ook een zeer grote flexibiliteit verwacht aangezien deze zonder overgang ingezet dienden te worden op een afdeling waar voor hen alles nieuw was zonder hun vertrouwde collega’s of omgeving. Hierop werd maximaal ingespeeld door een aanspreekpunt aan te stellen die medewerkers hierin kon begeleiden.“, rond dr. Nieberding nog mee af.
Heeft deze epidemie de “teamspirit” in het korps nog hechter gemaakt?
“Wij zijn ongelofelijk trots op de dynamieken die wij vaststellen ondanks de bij momenten harde intensiteit van de COVID-19-pandemie. Over alle departementen heen was er een bijzonder groot gevoel van samenhorigheid. Iedereen ging en gaat samen voor kwalitatieve zorg voor onze patiënten. Ook over de beide ziekenhuizen werden duidelijke complementaire afspraken gemaakt. Dit beperkte zich trouwens niet tot de ziekenhuismuren, ook met de collega’s huisartsen en bijv. onze partners uit de Woonzorgcentra was er binnen het Waasland intense en bijzondere geapprecieerde samenwerking.”
